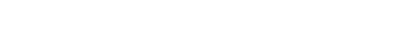IBD研修会

8月1日池谷副院長より職員に向けての勉強会が行われました。
炎症性腸疾患(IBD)は、腸の粘膜に炎症や潰瘍を生じる原因不明の慢性の病気の総称で、
潰瘍性大腸炎、クローン病の2つに代表されます。
本邦の患者さんの数は、昨年末の推計で潰瘍性大腸炎22万人、クローン病7万人とされ合計約30万人とされています。年々増加し、日本人の400人に1人がこのご病気をお持ちであると考えられます。当院ではIBD外来を設立し、専門医による科学的根拠や最新の知見に基づいた炎症性腸疾患診療を行っております。
炎症性腸疾患(IBD)は、腸の粘膜に炎症や潰瘍を生じる原因不明の慢性の病気の総称で、
潰瘍性大腸炎、クローン病の2つに代表されます。
本邦の患者さんの数は、昨年末の推計で潰瘍性大腸炎22万人、クローン病7万人とされ合計約30万人とされています。年々増加し、日本人の400人に1人がこのご病気をお持ちであると考えられます。当院ではIBD外来を設立し、専門医による科学的根拠や最新の知見に基づいた炎症性腸疾患診療を行っております。
日常診療におけるIBDの評価のしかた
日常診療における炎症性腸疾患の評価のしかたの3本柱は、
①症状、②バイオマーカー(生体由来の物質)、③画像診断です。
日本で開発された新しい血清バイオマーカー ロイシンリッチα2グリコプロテイン(LRG)が、今年の6月より、
潰瘍性大腸炎とクローン病の方で測定が測定可能となりました。
①症状、②バイオマーカー(生体由来の物質)、③画像診断です。
日本で開発された新しい血清バイオマーカー ロイシンリッチα2グリコプロテイン(LRG)が、今年の6月より、
潰瘍性大腸炎とクローン病の方で測定が測定可能となりました。
炎症局部で産生されLRGを測ることで粘膜の様子が予想でき、CRPよりも鋭敏とされ病状の判定補助とすることができます。
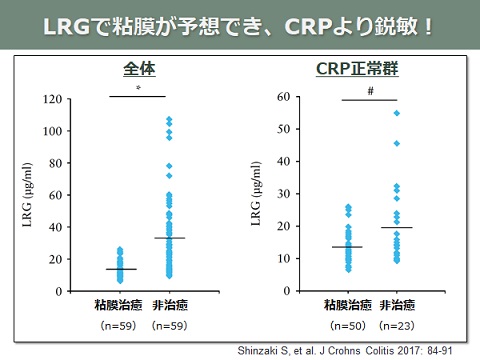
寛解導入療法と維持療法
炎症性腸疾患の病状は火事に例えられます。活動期は腸に炎症が起きた火事の最中、
寛解導入療法とは消化・鎮火・再建、寛解維持療法は再建された状態を保つことです。
寛解導入療法とは消化・鎮火・再建、寛解維持療法は再建された状態を保つことです。
外見の再建(症状を落ち着ける)だけでなく、内面の再建(粘膜治癒)も目指す時代となっています。
粘膜治癒が得られると、その方は将来に再燃したり、手術が必要となる可能性が低くなり、
腸炎に関連した発癌も抑制されるからです。
腸炎に関連した発癌も抑制されるからです。
治療薬には役割分担がある
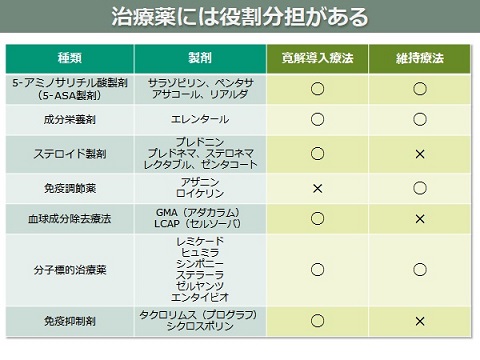
治療薬には役割分担があります。
寛解導入だけのもの、維持療法だけのもの、導入~維持まで使えるものなどがあり、適切に使いこなす必要があります。
寛解導入だけのもの、維持療法だけのもの、導入~維持まで使えるものなどがあり、適切に使いこなす必要があります。
潰瘍性大腸炎・クローン病の各種治療薬・治療法の位置づけ(2020年3月版)
潰瘍性大腸炎・クローン病の治療指針です。
近年の治療法の進歩により、難治例に用いる薬剤の選択肢が急速に増えています。
潰瘍性大腸炎・クローン病の治療指針です。
近年の治療法の進歩により、難治例に用いる薬剤の選択肢が急速に増えています。
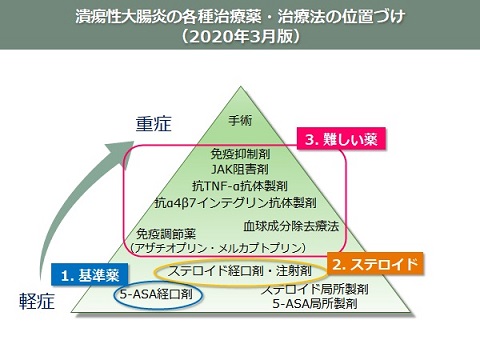
潰瘍性大腸炎
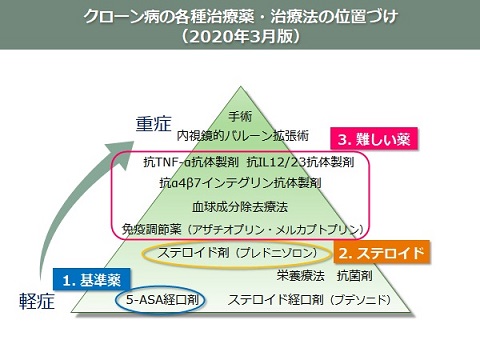
クローン病
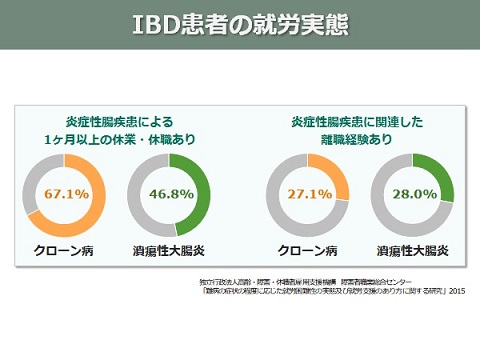
IBD患者の就労実態
この病気で1ヶ月以上の休職したことがある方は
クローン病の3人に2人、潰瘍性大腸炎の2人に1人。
離職経験も4人に1人以上が経験しています。
当院では患者様の症状を改善し、あたりまえの社会活動
(学校、仕事、家庭)をあたりまえにできるよう支えていく、心のこもった医療を提供していきます。
クローン病の3人に2人、潰瘍性大腸炎の2人に1人。
離職経験も4人に1人以上が経験しています。
当院では患者様の症状を改善し、あたりまえの社会活動
(学校、仕事、家庭)をあたりまえにできるよう支えていく、心のこもった医療を提供していきます。